Indice
Cos’è il microbioma vaginale?
Il microbioma vaginale è un microecosistema complesso e dinamico, costantemente soggetto a fluttuazioni, sia durante il ciclo mestruale che nell’intero arco della vita di una donna.
Questo ecosistema è composto da batteri, lieviti, virus, funghi e altri microrganismi che colonizzano la vagina. Un microbioma vaginale sano è caratterizzato dalla predominanza di specie batteriche appartenenti al genere Lactobacillus, che producono diversi composti antimicrobici. Si ritiene che i batteri che popolano la vagina umana rappresentino la prima linea di difesa contro le infezioni vaginali per effetto di un’esclusione competitiva e dell’uccisione diretta di altri microrganismi patogeni.
La mucosa vaginale
L’habitat del microbioma vaginale è costituito dall’ambiente interno della mucosa vaginale, dai microrganismi e dai loro genomi.
La mucosa vaginale è composta da un epitelio squamoso stratificato non cheratinizzato, ricoperto di secrezioni cervico-vaginali. A causa del ridotto apporto di sangue, la mucosa vaginale ottiene ossigeno, glucosio e altri nutrienti per diffusione dai tessuti della sottomucosa, creando così un habitat anaerobico.
Dati provenienti da uno studio condotto su 110 donne in età riproduttiva indicano che la vagina contiene 1010-1011 di batteri.
Il ruolo e la composizione del microbioma vaginale
I batteri vengono eliminati in continuazione dal corpo attraverso le secrezioni vaginali e pertanto è necessario che ricrescano per reintegrare le perdite. L’ospite favorisce la crescita batterica fornendo sostanze nutritive, alcune delle quali provengono dalle cellule eliminate, mentre altre da secrezioni ghiandolari.
Le comunità batteriche indigene svolgono una funzione protettiva, prevenendo la colonizzazione da parte di batteri nocivi, tra cui i microrganismi che causano vaginosi batterica, infezioni da lieviti, infezioni sessualmente trasmissibili (IST) e infezioni delle vie urinarie sintomatiche.
Le ricerche condotte negli ultimi 20 anni hanno dimostrato che il microbioma vaginale è più complesso di quanto si pensasse in precedenza. Anche se i batteri Lactobacillus sono le specie predominanti, nella vagina ci sono circa:
- 300 diverse specie batteriche;
- 1 milione di geni batterici.
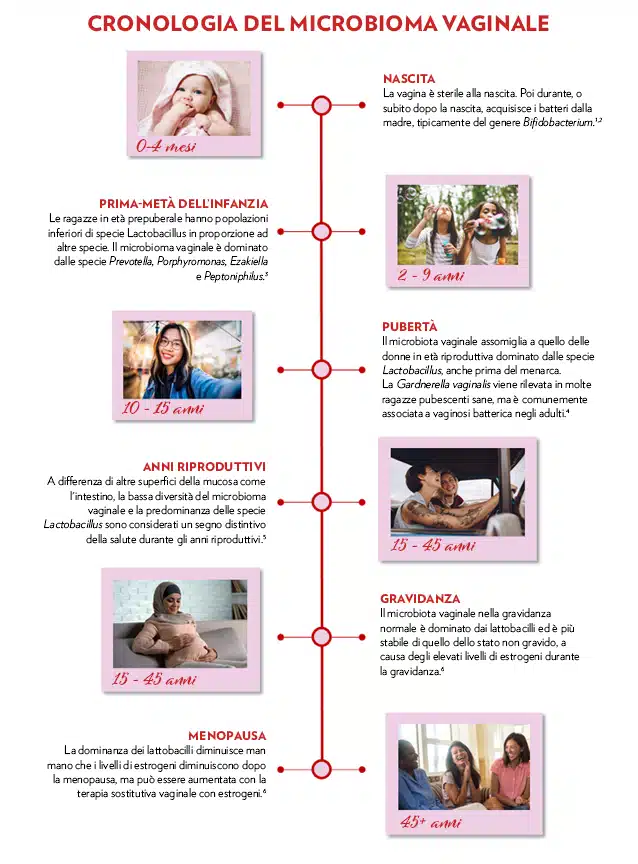
Il microbioma vaginale nelle diverse fasi della vita
La composizione del microbioma vaginale è dinamica e cambia in base alle fluttuazioni ormonali che avvengono nel corso della vita riproduttiva, ovvero dalla pubertà alla menopausa e durante la gravidanza.
Cos’è la microflora vaginale?
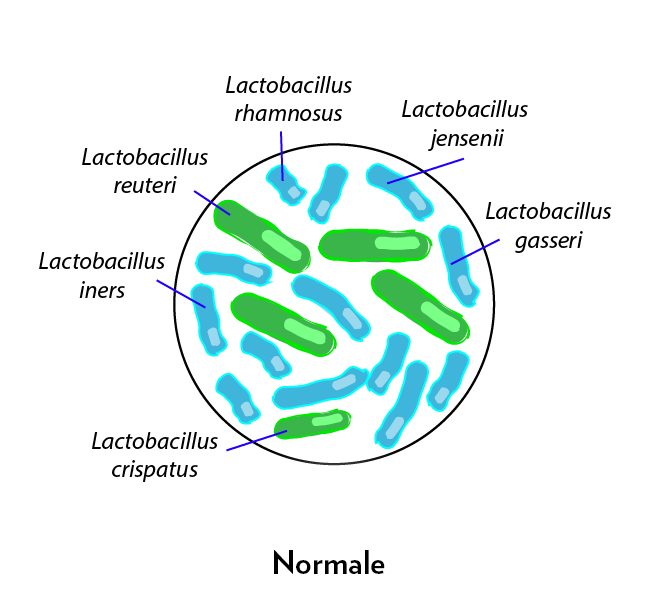
Sebbene i tipi di batteri presenti nella microflora vaginale varino da persona a persona, un microbioma vaginale sano è composto principalmente da un genere di batteri denominato Lactobacillus.
Si stima che, in media, almeno il 95% della flora vaginale sia composto da batteri del genere Lactobacillus e prevalentemente dalle seguenti specie:
- Lactobacillus reuteri
- Lactobacillus rhamnosus
- Lactobacillus crispatus
- Lactobacillus gasseri
- Lactobacillus iners
- Lactobacillus jensenii
I lattobacilli (ovvero i “batteri buoni”) producono acido lattico che abbassa il pH vaginale e crea un ambiente acido all’interno della vagina, aiutando a mantenere il microbioma vaginale in salute e a ridurre i rischi di infezione.
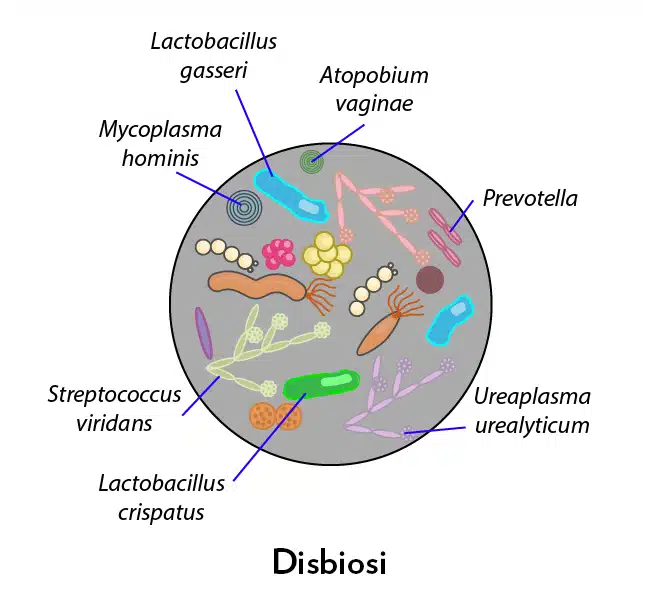
Gli altri batteri, invece, potenzialmente nocivi, possono colonizzare la vagina provocando un’alterazione della microflora o disbiosi (spesso associata a vaginosi batterica). Tra questi rientrano:
- Gardnerella vaginalis
- Prevotella
- Mycoplasma hominis
- Ureaplasma urealyticum
- Streptococcus viridans
- Atopobium vaginae
- Batteri anaerobi, tra cui Mobiluncus, Bacteroides, Peptostreptococcus, Fusobacterium, Veillonella ed Eubacterium
I batteri Lactobacillus
Il termine Lactobacillus indica un genere di batteri Gram-positivi, anaerobi aerotolleranti o microaerofili, a forma di bastoncello e non in grado di generare spore. Esistono diverse specie di Lactobacillus, tra cui Lactobacillus crispatus, Lactobacillus gasseri, Lactobacillus iners e Lactobacillus jensenii.
Le specie di Lactobacillus si sviluppano nell’ambiente anaerobico della vagina e producono diverse sostanze antimicrobiche, come acido lattico, perossido di idrogeno (H2O2) e batteriocine, contribuendo pertanto alla creazione di un microbioma vaginale sano e di una linea di difesa contro l’attacco da parte di microrganismi patogeni. Nello specifico:
- Lactobacillus e pH: i lattobacilli producono acido L-lattico e acido D-lattico;
- Lactobacillus e batteriocine: i lattobacilli producono peptidi antimicrobici che uccidono i batteri rendendo permeabile la membrana cellulare dei microrganismi non indigeni. Sono, inoltre, in grado di aderire alle cellule epiteliali della vagina e competere con altre cellule microbiche per i siti di legame. In questo modo, proteggono la parete cellulare impedendo agli agenti patogeni nocivi di legarsi (questa è spesso la prima fase di un’infezione).
Il ruolo controverso dell’H2O2 nel microbioma
Secondo quanto dimostrato da alcuni studi, l’H2O2 esercita effetti positivi inibendo l’eccessiva proliferazione di microrganismi patogeni.
Alcuni studi hanno tuttavia rilevato che, a livelli fisiologici, l’H2O2 è in grado di eliminare i microrganismi patogeni, mentre ad alti livelli mostra maggiore attività antimicrobica nei confronti dei Lactobacillus rispetto ai patogeni; ciò indica che l’H2O2 non è un agente antimicrobico vitale per il mantenimento dell’omeostasi del microbioma vaginale.
L’importanza dell’equilibrio batterico vaginale
Il microbioma può influire sul concepimento, sulla gravidanza, sulle modalità e sui tempi del parto. In generale, infatti, un microbioma vaginale sano è associato a buoni esiti della pratica ostetrica e della gravidanza.
La composizione microbica del tratto cervico-vaginale, inoltre, influisce sulla percentuale di bambini nati vivi dopo il trasferimento embrionale nelle procedure di fecondazione in vitro.
I dati confermano che il microbioma vaginale influisce sul rischio di parto prematuro. Uno studio ha, infatti, dimostrato che, tra le donne di etnia caucasica, quelle che avevano partorito a termine mostravano una maggiore eterogeneità del microbioma vaginale rispetto a quelle che avevano partorito prima del previsto.
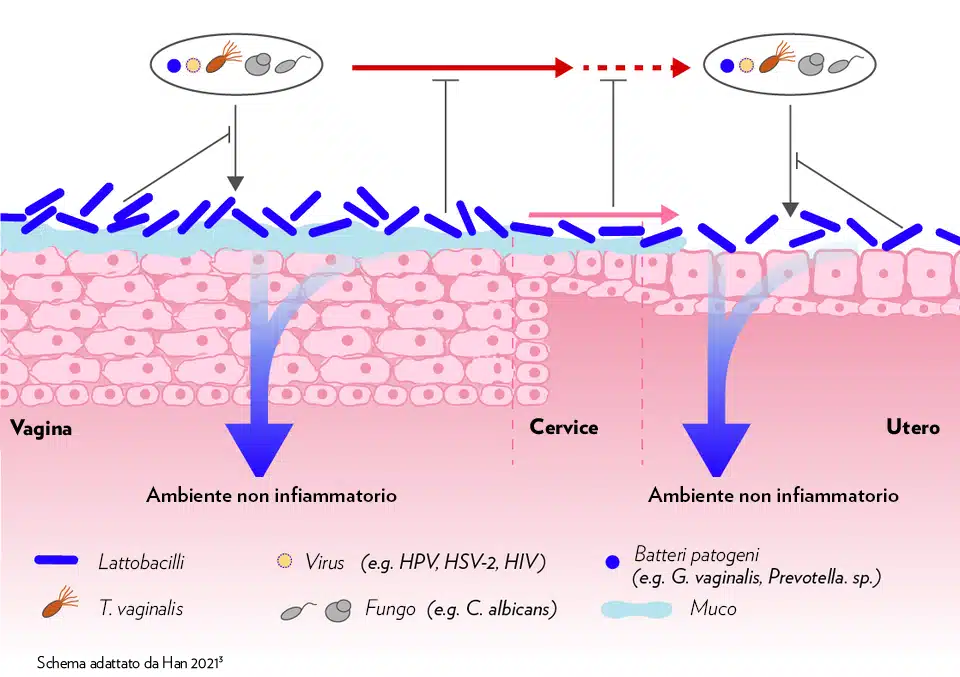
Un microbiota con prevalenza di batteri Lactobacillus non apporta soltanto benefici alla salute della vagina prevenendo le infezioni vaginali e creando un ambiente non infiammatorio, ma impedisce anche la risalita degli agenti patogeni verso la cervice e l’utero. I lattobacilli vaginali possono, infatti, spostarsi nel tratto riproduttivo superiore, impedendo agli agenti patogeni di infettare la cervice e l’utero e creando un ambiente non infiammatorio a livello cervicale e uterino.
Come mantenere un giusto equilibrio
- Usare i probiotici, disponibili in diversi formati.
- Compresse: i probiotici in forma orale passano prima attraverso il tratto gastrointestinale, dove iniziano già a esercitare i propri effetti benefici favorendo l’equilibrio del microbiota intestinale e stimolando il sistema immunitario.
- Capsule vaginali: vengono inserite direttamente all’interno della vagina, dove possono inibire la proliferazione di agenti patogeni a livello locale.
- L’inserimento nella dieta di yogurt naturali ad alto contenuto di lattobacilli è utilizzato come rimedio casalingo tradizionale per ripristinare l’equilibrio del microbiota vaginale e contrastare la disbiosi.
- Provare l’immunostimolazione: la stimolazione del sistema immunitario attraverso l’intestino può migliorare l’infiammazione sistemica e l’equilibrio del microbioma vaginale attraverso il cosiddetto “asse intestino-vagina”.
- Seguire una dieta sana ed evitare gli alcolici.
- Evitare certi detergenti per l’igiene femminile e alcuni prodotti per le mestruazioni.
- Mantenere una buona igiene orale.
- Smettere di fumare.
- Evitare le lavande vaginali.
- Ridurre i livelli di stress.
- Evitare alcuni tipi di indumenti, ad esempio biancheria intima troppo attillata.
- Evitare le piscine.
- Usare contraccettivi adeguati e praticare sesso sicuro; considerare metodi alternativi alla pillola, come i preservativi, soprattutto con i nuovi partner.
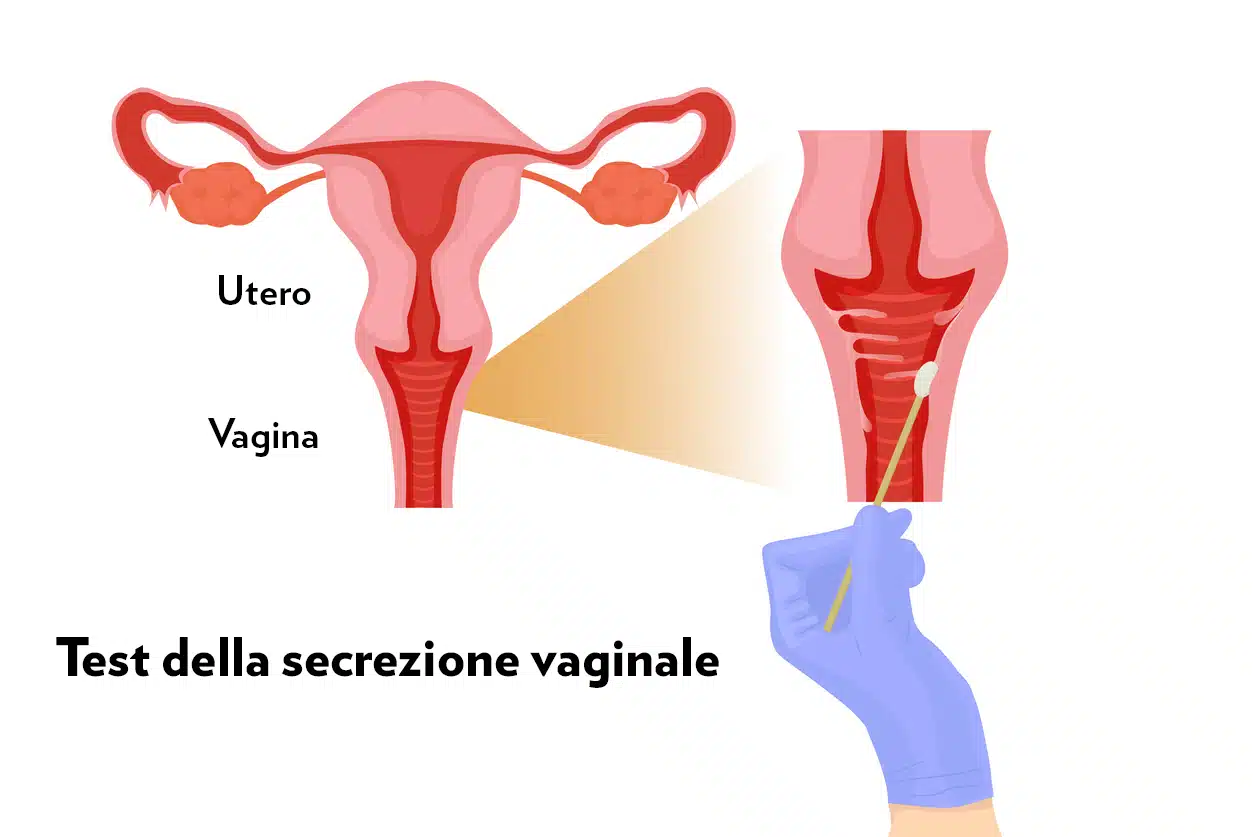
Test per il microbioma vaginale
I test fai-da-te per il microbioma vaginale forniscono informazioni sul microbioma, ad esempio quali batteri sono presenti, perché è importante e che cosa si può fare, una volta ottenuti i risultati, per migliorarne la composizione.
Questi test sono acquistabili online o, in alcuni paesi, anche in farmacia e, per eseguirli, è necessario seguire le istruzioni fornite con il test. In genere si effettua un tampone vaginale che va poi inviato a un laboratorio per l’analisi.
Per l’interpretazione dei risultati, alcuni produttori offrono la consulenza di personale qualificato, mentre altri mettono a disposizione piani personalizzati abbinati ad app per la salute.
Qual è l’efficacia di questi test?
Siamo ancora in una fase iniziale dello studio sulle possibili applicazioni cliniche del sequenziamento della comunità microbica presente nel microbioma vaginale, e non è ancora stato stabilito come questo debba essere interpretato in relazione agli aspetti della pratica clinica.
Ad oggi, non sono stati effettuati studi clinici sull’efficacia e sui risultati dei test fai-da-te per il microbioma vaginale.
Due studi in corso di svolgimento (avviati nel 2022) per valutare gli esiti del trattamento della disbiosi vaginale potrebbero aiutare a fornire informazioni sui test per la disbiosi e sull’impatto del trattamento (anche se questi studi non prevedono l’utilizzo di test fai-da-te).
Uno studio di piccole dimensioni (40 partecipanti) valuterà l’efficacia di un composto per la disbiosi vaginale, definito dal sequenziamento metagenomico di un campione di tampone vaginale.
Uno studio di dimensioni più ampie (500 partecipanti) valuterà il trapianto di microbioma vaginale sano per il trattamento della disbiosi (il metodo utilizzato per la diagnosi di disbiosi non è ancora stato indicato).